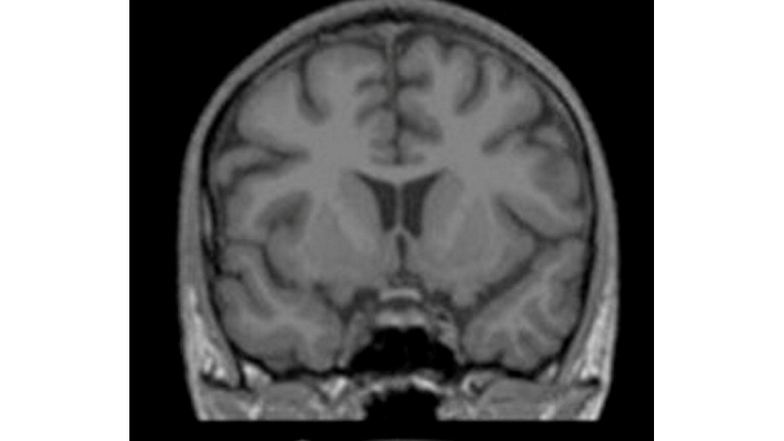
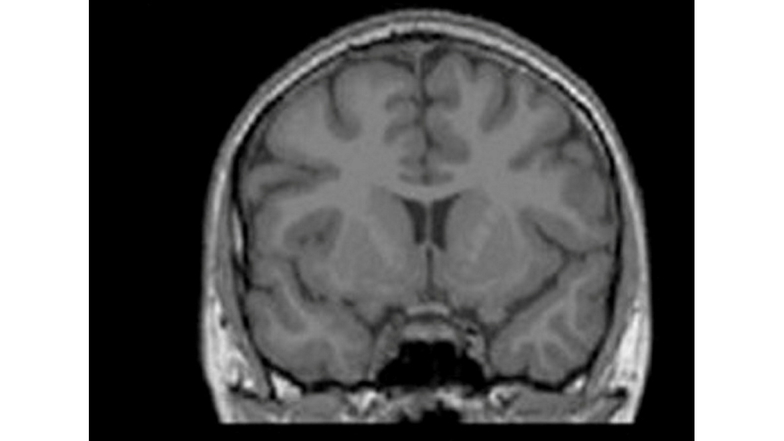
Dresdner Forscher: Magersucht lässt Gehirn schrumpfen

Man muss schon genau hinschauen, dennoch ist der Unterschied mit bloßem Auge zu erkennen. Beide MRT-Bilder zeigen das Gehirn einer magersüchtigen Patientin des Uniklinikums Dresden. Das linke Bild wurde zu Beginn ihrer Therapie aufgenommen, das rechte zu deren Ende. Links sind einige Windungen schmaler, manche Spalten und schwarze Stellen größer, links wirkt die graue Masse praller, die Leerstellen sind kleiner.
Zwei Dinge illustrieren die Bilder: 1.: Magersucht, auch Anorexie genannt, lässt das Gehirn schrumpfen. 2.: Die Schäden lassen sich kurieren. Ob die Patientin wirklich geheilt ist oder irgendwann rückfällig werden wird, berechnen Entwicklungsneurowissenschaftler der TU Dresden jetzt mithilfe von Künstlicher Intelligenz (KI). Ihre Forschungsergebnisse haben sie im August in der renommierten Zeitschrift Psychological Medicine vorgestellt. Die SZ sprach mit dem Studienleiter, dem Psychiater und Leiter des Bereichs Psychosoziale Medizin, Stefan Ehrlich über Krankheit, Auslöser und Heilungschancen.
Herr Professor Ehrlich, Sie behandeln unter anderem magersüchtige Jugendliche stationär. Was richtet die Krankheit an deren Gehirn an?
Wir wissen schon lange, dass Magersucht das Gehirn schrumpfen lässt. Am Anfang sieht man im Akutstadium der Magersucht eine sehr starke Reduktion der grauen Substanz. Die Ausmaße dieser Veränderungen liegen zwischen der Schizophrenie und Alzheimer. Eigentlich würde man erwarten, dass es eine erhebliche kognitive Einschränkung geben würde.
Aber die gibt es nicht?
Zumindest sind die Beeinträchtigungen geringer, als man denkt. Individuell sind sie sehr unterschiedlich und auf der kognitiven Ebene meist nicht so stark. Was man bemerkt, ist eher das Verlangsamte, Heruntergebremste. Betroffene sind völlig verhaftet in den Gedankenschleifen Essen und Gewicht, was sie quält. Aber schon nach zwei, drei Wochen Wiederernährung auf Station ist dieses Verlangsamte oft abgeklungen. Innerhalb von drei bis vier Monaten intensiver Therapie hat sich das ganz normalisiert. Der Mechanismus der Reduktionen im Gehirn ist also ein anderer als bei Alzheimer und Parkinson. Er scheint nicht völlig irreversibel zu sein. Wir gehen davon aus, dass die Magersucht zu einer temporären Verkleinerung der Nervenzellen und ihrer Fortsätze führt und dass es weniger neue Synapsenverbindungen gibt.
Warum setzen Sie zur Untersuchung jetzt Künstliche Intelligenz ein?
Am Ende der Behandlung sehen wir mit den herkömmlichen Methoden auf den Gehirnscans keine strukturellen Veränderungen mehr, wenn man das mit gesunden Gleichaltrigen vergleicht. Zumindest nicht bei den jugendlichen Patienten, wenn sie ausreichend Gewicht zugenommen haben. Trotzdem werden sehr viele Patienten rückfällig. Das konnten wir uns bislang nicht erklären. Mithilfe der KI können wir nun am Ende der stationären Behandlung strukturelle MRT-Aufnahmen des Hirns besser auswerten. Die KI liefert uns dafür eine Art Risikoscore, wie sehr das Gehirn noch an Anorexie erinnert. Das hilft uns, eine Prognose vorzunehmen und ein Stück weit voraussagen zu können, wie es den Patienten nach einem Jahr gehen wird.
Wie ist das denn bisher eingeschätzt worden?
Bislang konnten wir das nur mithilfe des Entlass-Body-Mass-Index machen. Wie viel Gewicht hat jemand aufgrund der Intensivbehandlung zugenommen, und mit wie viel wurde er oder sie entlassen? Das, was wir jetzt mit den neuen, komplizierten Methoden herauslesen können, erklärt mehr und hat eine höhere Vorhersagekraft. Das wird vor allem interessant, da die Behandlungsressourcen sehr knapp sind.
Damit ist diese Prognose wichtig für die weitere Behandlung?
Ja. Bei manchen reichen Ambulanzkontakte. Andere brauchen eine tagesklinische Anschlussversorgung und hochfrequente Psychotherapie.
Wie hoch sind die Rückfallquoten?
Sie liegen bei 33 bis 50 Prozent. Im Erwachsenenalter ist etwa die Hälfte chronisch krank. Bei Jugendlichen sagt man, dass in etwa ein Drittel einen guten Verlauf hat, ein Drittel braucht noch Unterstützung, ein Drittel ist chronisch krank.
Sind trotzdem Langzeitschäden nachweisbar, auch wenn das Gehirn sich schnell erholt?
Die Gehirnscans bringen ungefähr eine Auflösung von einem halben Millimeter. Mit den herkömmlichen statistischen Methoden sahen wir da bis vor Kurzem keine Unterschiede. Mit den KI-gestützten Methoden sehen wir die schon. Aber sie sind sehr gering. Trotzdem wissen wir ja, dass es die vielen Rückfälle gibt. Wahrscheinlich gibt es deshalb doch Hirnveränderungen, die wir mit unseren Methoden einfach noch nicht erkennen können. Aber die gute Nachricht für die Patienten mit Therapie ist, dass man die ganz drastisch aussehenden Gehirnveränderungen mit Gewichtszunahme in den Griff bekommt. Das ist für viele schon eine Motivation. Viele Betroffene möchten zwar sehr dünn aussehen. Aber sie wollen nicht, dass ihre Gehirne schrumpfen.
Welche Faktoren lösen Magersucht aus?
Zwillingsstudien zeigen, dass es dafür eine gewisse erbliche Veranlagung gibt, sie liegt etwa bei 60 bis 70 Prozent. Bei vielen unserer Patientinnen hatte häufig die Mutter, Tante oder Oma auch schon eine Essstörung. Die Pandemie hat Krankheitsbilder wie Essstörungen, jugendliche Depressionen und Angststörungen um 20 Prozent verstärkt. Letztendlich ist das wie bei vielen psychischen Erkrankungen eine Interaktion zwischen genetischer Anfälligkeit und Umweltfaktoren. Auch Schönheitsideale sind Risikofaktoren.
Woran können Eltern erkennen, dass ihr Kind empfänglich ist?
Häufige erste Zeichen sind eine Veränderung des Essverhaltens, das über ein jugendliches Experimentieren hinausgeht. Es kann der Beginn einer Diät sein, und damit einhergehend Gewichtsveränderungen. Sehr häufig gibt es einen Rückzug: Ich esse allein in meinem Zimmer. Oder dass nach dem Essen bei Bulimie die Toilette aufgesucht wird. Häufig kommt es auch zu Veränderungen im Freundeskreis und in der Schule. Magersucht wirkt sich kurioserweise und anders als alle anderen psychischen Erkrankungen anfangs manchmal sogar positiv auf Schulleistungen aus. Das beobachten wir immer wieder. Die Betroffenen sind dann fokussiert auf Leistung. Wir sehen das in Westeuropa eher in besser situierten Familien. Auch das ist einmalig bei den psychischen Erkrankungen.
Die Studienergebnisse sind jetzt veröffentlicht worden. Wie geht es weiter?
Sie müssen durch andere Wissenschaftler verifiziert werden. Wir planen, dass mit unseren Forschungspartnern des ENIGMA Eating Disorder Konsortiums Wissenschaftler in der ganzen Welt anhand struktureller MRT-Aufnahmen unsere Erkenntnisse nach einem Jahr nach Abschluss der Behandlungen replizieren. Bis unsere Erkenntnisse in die Diagnose und Behandlung der Patienten einfließen, wird es fünf bis zehn Jahre dauern.

Magersucht in Sachsen
- Die Magersucht gehört wie Bulimie und Binge-Eating zu den häufigen Essstörungen. 18 von 1.000 Mädchen oder jungen Frauen erkranken daran.
- Sie beginnt meist im frühen Jugendalter oder in der Pubertät. Etwa zehn Prozent der Erkrankten sterben daran.
- Kliniken und Beratungsstellen