Hat Sachsen zu viele Krankenhäuser?

Es gab Zeiten, da hat schon das Wort Krankenhaus genügt, um bei Franz Mohr (Name geändert) den Blutdruck an den Rand eines Herzinfarkts zu treiben. „Die wollen uns unser Krankenhaus wegnehmen“, schimpften er und mit ihm die versammelte Einwohnerschaft von Großenhain.
Die – das waren der Bürgermeister, Stadt- und Kreisräte sowie die Geschäftsführung der Elblandkliniken. Diese hatten das Großenhainer Krankenhaus im Zuge der Kreisreform geerbt und standen im Jahre 2009 vor der Frage, was damit geschehen soll. Kinderabteilung und Geburtenstation waren bereits dicht, jede dritte Arztstelle unbesetzt, viele medizinische Geräte veraltet. „Als Krankenhaus war der Standort wirtschaftlich nicht überlebensfähig“, sagt Frank Ohi, ehemaliger Kaufmännischer Vorstand des Elblandklinikums. Ein Problem, mit dem heute immer mehr stationäre Einrichtungen zu kämpfen haben.
Die Anamnese
Die Unternehmensberatung Roland Berger hat per Umfrage ermittelt, dass die finanzielle Situation der Krankenhäuser in Deutschland noch nie so angespannt war wie heute. Und eine Entspannung sei nicht in Sicht. Im Gegenteil: „Mehr als die Hälfte der Kliniken rechnet auch für das laufende Jahr mit roten Zahlen“, heißt es in dem aktuellen Report.
Zur Begründung verweisen die Kliniken auf die Einbußen wegen der Coronakrise. Schließlich mussten sie viele Operationen verschieben oder ganz absagen. Die Uniklinika in Dresden und Leipzig meldeten für 2020 Jahresverluste von neun bzw. 17 Millionen Euro. Doch es gab auch Gewinner, denn der Bund sprang mit großzügigen Ausgleichszahlungen in die Bresche. „Manche Klinikchefs konnten ihr Glück nicht fassen“, sagt ein Kenner der Branche. Nur reichten selbst elf Milliarden Euro aus dem Steuertopf offenbar nicht aus, um die strukturellen Probleme in der Krankenhauslandschaft zu beheben. Bereits Mitte 2019, also weit vor der Pandemie, hatte die Bertelsmann-Stiftung ausgerechnet, dass mindestens jedes zweite der knapp 1.400 Krankenhäuser in Deutschland geschlossen werden könnte. Kurz gesagt: Dem Patient Krankenhaus geht es gar nicht gut.
Und Sachsen? Der Freistaat hatte seine Krankenhauslandschaft bereits in den 1990er-Jahren so radikal umgekrempelt wie kein anderes Bundesland. Unter Führung des damaligen Sozialministers Hans Geisler wurden 15 Häuser geschlossen, weitere 17 verschwanden durch Zusammenschlüsse aus der Statistik. Eine harte Zeit für die betroffenen Patienten, vor allem aber für die Beschäftigten. Heute gibt es in Sachsen noch 78 Krankenhäuser – im Vergleich zu den alten Bundesländern eher wenig. Würde man die westdeutsche Krankenhausdichte zum Maßstab nehmen, gäbe es nach Berechnungen der Krankenhausgesellschaft Sachsen (KGS) hierzulande noch 96 Krankenhäuser.
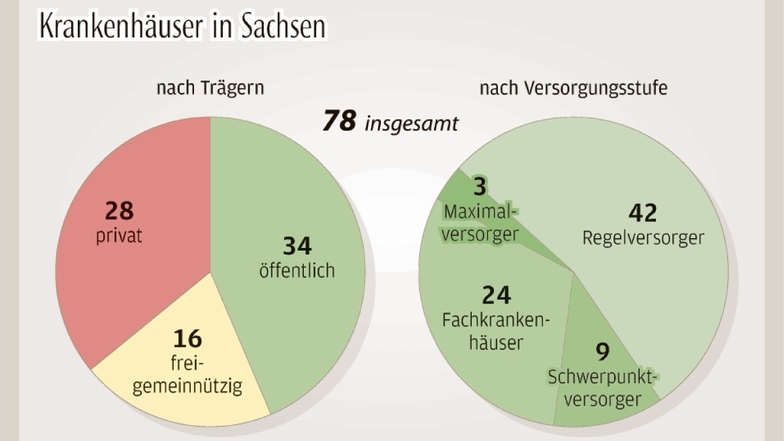
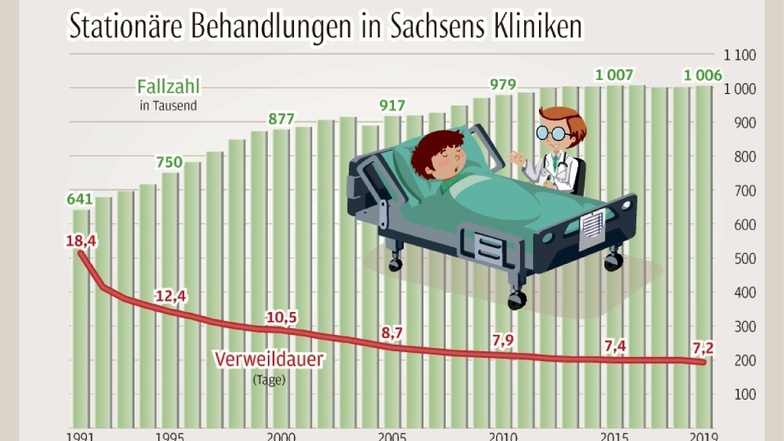
Weniger Krankenhäuser, weniger Einwohner: Wer erwartet hätte, dass bei dieser Entwicklung auch die Patientenzahlen und Behandlungen sinken, sieht sich beim Blick auf die Statistik getäuscht. Seit der Wende geht es hier nämlich kontinuierlich nach oben. 2019 kletterte die Fallzahl auf den Rekordwert von 1.006.293,5. Das sind rund 365.000 Fälle mehr als 1991. Sind die Sachsen wirklich so viel kränker geworden? Nein, sagt der Dresdner Gesundheitswissenschaftler Joachim Kugler: „In den Krankenhäusern werden zu viele Patienten behandelt, die auch gut ambulant versorgt werden könnten.“
Die Krankenhäuser verweisen im Gegenzug darauf, dass ambulante Leistungen zu schlecht bezahlt werden. Besonders deutlich zeige sich das an der Finanzierung der Notfallambulanzen. Außerdem fehle ihnen zunehmend Geld für Investitionen. Dafür sind die Bundesländer zuständig. Sachsen hat für dieses und nächstes Jahr jeweils 125 Millionen Euro eingeplant – eine stolze Summe, aber viel zu wenig, sagen die Krankenhäuser. Und nicht nur die: „Nötig ist etwa das Dreifache“, rechnet der Leiter der Barmer-Landesvertretung, Fabian Magerl, vor.
Wie das so ist mit Krankheiten: Lange Zeit bleiben sie unbemerkt, und dann wird die Sache plötzlich akut. „Seit vier Jahren verschlechtert sich die wirtschaftliche Lage“, konstatiert KGS-Geschäftsführer Stephan Helm. Akut sei die Situation vor allem in kleinen Häusern entlang der polnischen und tschechischen Grenze. Intern wird von „sensiblen Standorten“ gesprochen. Wenn jetzt nichts passiere, dann müssten in den nächsten Jahren zehn Häuser schließen. Um im Bilde zu bleiben: Ginge es hier um Menschen, gehörte jeder achte Sachse demnächst auf die Intensivstation.
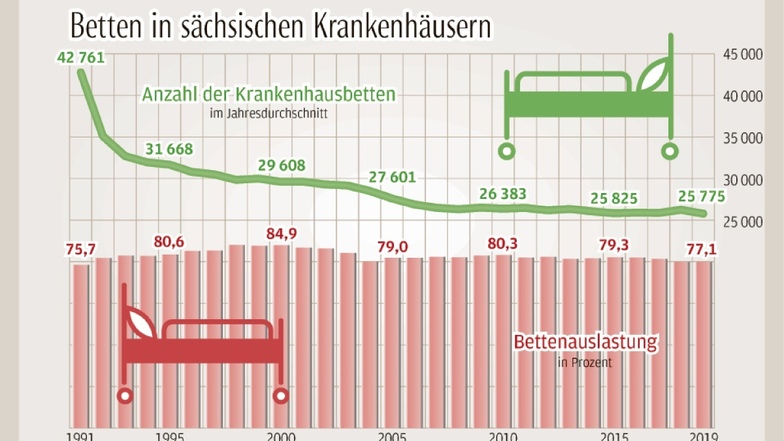
Die düstere Prognose stützt sich nicht nur auf die aktuelle Notlage, sondern auch auf die künftige Bevölkerungsentwicklung in Sachsen. Das Statistische Landesamt hat errechnet, dass im Jahr 2035 voraussichtlich zwischen 132.500 und 263.400 weniger Menschen im Freistaat leben – je nachdem, wie optimistisch oder pessimistisch man an die Sache herangeht. Man könnte auch sagen: Die Anzahl der Patienten wird um 3,2 bzw. 6,5 Prozent schrumpfen. Und mit ihnen fatalerweise auch die verfügbaren Fachkräfte: Ärzte, Pfleger, Verwaltungspersonal.
Das Krankenhaus St. Carolus in Görlitz ist einer dieser sogenannten sensiblen Standorte. Manche sagen sogar, es sei schon heute überflüssig. Denn nur acht Fahrtminuten entfernt befindet sich das Städtische Klinikum. Es hat fünfmal mehr Betten und bietet die gleichen sowie zahlreiche weitere Behandlungen an. Diese Doppelstrukturen seien es vor allem, die einen wirtschaftlichen Betrieb des St. Carolus verhinderten, sagt Sven Heise. Er ist Geschäftsführer der Malteser Sachsen-Brandenburg gGmbH, zu der das Haus mit 120 Betten gehört. Mit Gewinnen aus anderen Häusern wird es am Leben erhalten. Eine Schließung habe aber nie zur Debatte gestanden, betont Heise. Stattdessen wurde nach einem Käufer gesucht – vergeblich. Nun strebe man eine engere Zusammenarbeit mit dem Städtischen Klinikum an. „Es gibt Gespräche“, bestätigt dessen Geschäftsführerin Ines Hofmann. Dass man aber künftig auf bestimmte Eingriffe verzichten würde, schließen beide Seiten aus.
Im Erzgebirge ist man da schon einen Schritt weiter. Nach endlosen Debatten im Kreistag und Demos von Beschäftigten werden nun die Krankenhäuser in Annaberg, Stollberg, Zschopau und Olbernhau – alle im Besitz des Landkreises – in einer Gesellschaft vereint. An einer Sache lassen die Politiker allerdings nicht rütteln: Alle vier Standorte sollen erhalten bleiben.
Teure Doppelstrukturen leistet sich die Stadt Dresden sogar in einem Haus. Das Städtische Klinikum entstand 2017 durch den Zusammenschluss zweier städtischer Eigenbetriebe. Die Fusion war als Rettungsversuch gedacht, aber die Probleme blieben: vier Standorte, gleiche Leistungen, Wettbewerb mit anderen Krankenhäusern in der Nähe – und riesige Verluste. Im Vor-Corona-Jahr 2019 waren es 11,9 Millionen Euro. Geld, das der Oberbürgermeister und so mancher Lokalpolitiker gern für andere Dinge ausgegeben hätten.
Die Diagnose
An den Beispielen wird offenkundig, was Patienten kaum wahrnehmen: Krankenhäuser sind in erster Linie keine wohltätigen, sondern wirtschaftliche Unternehmen. Sie müssen sich im Wettbewerb behaupten, um Geld zu verdienen. Das passiert vor allem mit stationären Fällen, also Behandlungen, bei denen Patienten im Krankenhaus übernachten müssen. Früher lohnte es sich, Patienten möglichst lange in der Klinik zu behalten. Seit der Umstellung auf das DRG-System hängt es vor allem von der Schwere des Falles ab, wie viel Geld das Krankenhaus von der Krankenkasse erhält. „Finanziell lukrativ sind beispielsweise Eingriffe am Herzen und orthopädische Operationen“, erklärt Professor Kugler. Dagegen ließen sich Kinder- und Jugendabteilungen nicht wirtschaftlich betreiben. Damit Krankenhäuser überhaupt solche Leistungen anbieten, bekommen sie sogenannte Sicherstellungszuschläge von den Krankenkassen. Davon könnten derzeit sechs Einrichtungen in Sachsen profitieren.
Aber bedeuten viele Krankenhäuser automatisch eine bessere Versorgung? Der renommierte Orthopäde Dr. Martin Marianowicz hält es für eine Fehlannahme, dass man „in einer kleinen Klinik vor Ort besser versorgt werde als in einem größeren, spezialisierten Krankenhaus, das 25 Kilometer vom Wohnort entfernt liegt“, schreibt er in seinem Buch „Die Gesundheitslüge“. Begründung: Erfahrung und Routine machen den Meister.
Studien haben diese These zuhauf belegt. Im Barmer-Krankenhausreport 2020 wurden beispielsweise Eingriffe bei Darm- und Bauchspeicheldrüsenkrebs untersucht. Ergebnis: Würden diese Operationen in Kliniken mit doppelt so hoher Fallzahl durchgeführt, könnten jedes Jahr bundesweit fast 380 Todesfälle verhindert werden. Doch weil gerade onkologische Eingriffe vergleichsweise gut bezahlt werden, wollen viele Krankenhäuser nicht darauf verzichten. Laut Barmer führen in Sachsen mindestens 57 Kliniken Darmkrebs-OPs durch – nur zwölf von ihnen sind dafür aber von der Deutschen Krebsgesellschaft zertifiziert.
Um die Qualität der Behandlungen zu erhöhen, sind seit ein paar Jahren Mindestmengen für sieben spezielle Eingriffe vorgeschrieben. So muss eine Klinik beispielsweise 50 Kniegelenkersatz-OPs pro Jahr nachweisen. Tatsächlich blieb im Jahr 2019 jede sechste Klinik unter der Vorgabe, wie eine Analyse des IGES-Instituts ergab. Krankenkassen bemängeln, dass sie gegen solche Verstöße kaum eine Handhabe haben und die Vorgaben ohnehin zu niedrig sind; in Finnland liege die Mindestmenge für Knie-OPs bei 300 Eingriffen. Außerdem, so Barmer-Landeschef Fabian Magerl, gälten die Vorgaben hierzulande für ganze Abteilungen – und nicht pro Arzt.
„Qualität fängt bei Transparenz an“, sagt Rainer Striebel, Vorstandsvorsitzender der AOK Plus. Niemand außer dem Krankenhaus selbst wisse, wie viele Fachärzte in den einzelnen Bereichen tatsächlich tätig sind. Gleichzeitig häuften sich Hinweise, dass Kliniken den von den Fachgesellschaften empfohlenen Facharztstandard nicht mehr einhalten können. Hier sieht Striebel dringenden Handlungsbedarf: „Das gefährdet auf die Dauer die Patientensicherheit.“
Fehlt Kliniken das Fachpersonal, müssten sie auf solche Leistungen verzichten. In den letzten zwölf Jahren haben neun Krankenhäuser beispielsweise die Schließung von Geburtenstationen beantragt – zumeist wegen Personalmangels und sinkender Geburtenzahlen. „Andere Kliniken können die regionale Versorgung nur noch durch Kooperation mit einer größeren Klinik am Standort absichern“, sagt Striebel.
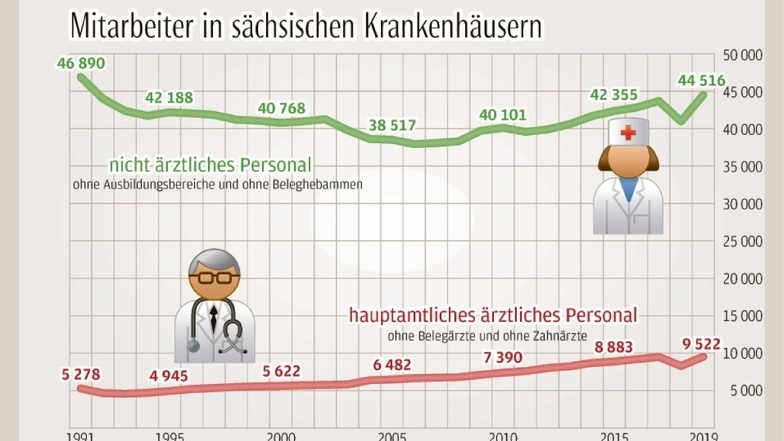
Spricht man mit Medizinern, dann kommen stets die gleichen Probleme zur Sprache: Leistungsdruck und Personalmangel. Beides hängt miteinander zusammen und verwundert doch. Denn nicht nur die Fallzahlen sind in den sächsischen Krankenhäusern kontinuierlich gestiegen, sondern auch die der Ärzte – seit 1992 um mehr als das Doppelte. Das dürfte aber nicht mehr lange so gehen. Denn der Fachkräftemangel ist nicht nur im ambulanten Bereich ein Problem, sondern auch in den Krankenhäusern. Der Anteil an ausländischen Ärzten und Pflegekräften steigt, insbesondere in den Grenzregionen. „Ohne Ausländer ginge es gar nicht“, sagt Ines Hofmann vom Städtischen Klinikum Görlitz.
Die Therapie
Was tun? Für Franz Mohr, der seinerzeit gegen die Schließung des Großenhainer Krankenhauses protestierte, ist die Sache klar: „Der Staat ist für die Gesundheitsversorgung zuständig, er muss den notleidenden Kliniken helfen.“ Klingt logisch, ist nur nicht ganz so einfach. Denn die Krankenhäuser in Deutschland werden – abgesehen von Investitionsmitteln – mit den Beiträgen von Versicherten finanziert. Im Jahr 2020 waren das rund 81,5 Milliarden Euro bzw. jeder dritte Euro aller Ausgaben. Der Staat kann zwar in der Not, wie zuletzt in der Coronakrise, einspringen. Aber auf Dauer, darin sind sich die meisten Fachleute und Politiker einig, ist die Masse an Kliniken nicht finanzierbar. Und am Ende, sagt Barmer-Landeschef Fabian Magerl, ist es nicht nur ein Kampf ums Geld, sondern auch ums Personal. „Die Krankenhäuser werden in Zukunft nicht mehr jede Stelle 1:1 wiederbesetzen können“, prophezeit Dagmar Neukirch, Staatssekretärin im Sächsischen Sozialministerium.
Neukirch regiert in dem gleichen Gebäude, wo einst Minister Geisler die Reform plante. Vorher saß sie für die SPD im Landtag und war gefrustet, weil die CDU-geführte Staatsregierung bei der Krankenhausplanung zunehmend mutlos agierte. Das Sächsische Krankenhausgesetz stammt aus dem Jahr 1993. Auch ein neuer Krankenhausplan ist überfällig. Er gibt unter anderem vor, welche Einrichtungen welche Leistungen anbieten dürfen.
So war Neukirch dabei, als in kleiner Runde die Idee einer Zukunftswerkstatt geboren wurde. „Wir wollten möglichst viele Akteure in die Diskussion einzubinden.“ Das ist zweifellos gelungen, für manche Beteiligten waren es sogar zu viele. Sechs Workshops fanden zwischen Januar und Mai 2021 statt – wegen der Pandemie ausschließlich online und weitgehend unter dem Radar der Öffentlichkeit. Am Ende resümierte Sozialministerin Petra Köpping (SPD): „Allen Beteiligten wurde vor Augen geführt, dass es ein ‚Weiter so‘ nicht geben kann.“
Wie aber soll es weitergehen? Müssen weitere Krankenhäuser schließen? Eine klare Antwort auf diese Frage will derzeit niemand geben. Die Antwort lautet stattdessen: Wir brauchen andere Krankenhäuser. Die Rede ist von „Versorgungslandschaften“, bei denen stationäre, ambulante und pflegerische Einrichtungen in ihrer Gesamtheit betrachtet werden. Oder, wie es der Wissenschaftler Kugler formuliert: „Nicht den Krankenhäusern soll es gutgehen, sondern den Patienten.“
Konkret geht es darum, dass noch stärker zwischen Krankenhäusern unterschieden wird: Grundversorgung in der Fläche, Spezialversorgung in ausgewählten Häusern und mehr Zusammenarbeit untereinander. Neukirch: „Dabei müssen wir prüfen, ob bestimmte Standorte in eine andere Versorgungsform – etwa ein Gesundheitszentrum – umgewandelt werden.“ Solche Krankenhäuser würden nur noch eine sehr eingeschränkte Grundversorgung anbieten und eng mit niedergelassenen Ärzten in unmittelbarer Nähe kooperieren.
Die Idee ist nicht neu. Bereits 2015 begann man in Niesky mit dem Aufbau eines lokalen Gesundheitszentrums. Das dortige Krankenhaus Emmaus stand kurz vor dem Kollaps, gleichzeitig ging den ambulanten Praxen der Nachwuchs aus. Der neue Eigentümer, die Ev.-Luth. Diakonissenanstalt Dresden, und die AOK Plus schlossen einen Vertrag, der dem Krankenhaus einen jährlichen Zuschuss von 300.000 Euro garantierte, etwa als Anreiz für mehr ambulante Leistungen.
Heute ziehen die Partner eine gemischte Bilanz. „In den vergangenen Jahren konnten wir das Krankenhaus Emmaus zu einem wirtschaftlich gesunden Haus mit einer prägnanten medizinischen Ausrichtung weiterentwickeln“, sagt Pressesprecher Victor Franke. So sieht das auch AOK-Plus-Vorstand Striebel. Lobende Worte hat der zudem für die erste Bereitschaftspraxis der Kassenärztlichen Vereinigung in Sachsen. Was ihm gar nicht gefällt: „Es gibt immer noch so viele Betten wie vorher.“ Der Vertrag wurde vorerst nicht verlängert.
Zur ganzen Wahrheit gehört indes auch: Was Niesky geholfen hat, war für andere eher von Nachteil. Fachkräfte wechselten von Görlitz nach Niesky, ein Teil der Patienten wurde an das Dresdner Diakonissenkrankenhaus überwiesen. Ines Hofmann vom Städtischen Klinikum Görlitz vermisst mitunter die Bereitschaft zur Zusammenarbeit, wie sie auch bei der Zukunftswerkstatt gefordert wurde.
Im Sozialministerium hat man das Problem erkannt. Der Entwurf für das neue Krankenhausgesetz schlägt die Bildung von Regionalkonferenzen in den Landkreisen und kreisfreien Städten vor – zur „Unterstützung der Krankenhausplanung“. Stephan Helm von der Krankenhausgesellschaft findet die Idee grundsätzlich gut, sagt aber auch: „Das gibt ein Hauen und Stechen.“ Andere Beobachter sehen darin den Versuch des Ministeriums, sich aus der Verantwortung zu stehlen. Kritik gibt es auch an fehlenden Aussagen zur Förderung neuber Strukturen und zu einer verbindlichen Investitionsquote. Und an einem entscheidenden Punkt scheitert man an Bundesgesetzen: die Überwindung von Sektorengrenzen, also der Trennung von stationären und ambulanten Leistungen. Dabei könne nur so eine optimale Versorgungsplanung erfolgen, sagt Magerl.
Das Ministerium will den Gesetzentwurf noch im Herbst dem Kabinett vorlegen und dann in die Anhörung geben. Spätestens Ende 2022 soll es dann vom Landtag beschlossen werden.
An der Stelle des Großenhainer Krankenhauses steht heute übrigens eine Reha-Klinik. Franz Mohr ist darüber nicht unglücklich – seine Frau wurde hier bereits gepflegt. Aber das Krankenhaus, meint er, hätte natürlich trotzdem bleiben müssen.

